cirugía de Achalasia
Índice
1.- Anatomía y causas
La Achalasia que consiste en un trastorno motor primario del esófago caracterizado por insuficiente relajación de esfínter esofágico inferior (EEI) y la pérdida de la peristalsis esofágica. Se produce una hipertonía de la zona de transición con una estrechez que dificulta el paso de alimentos (disfagia).
El término acalasia expresa etimológicamente "fracaso del esfínter para relajarse".
Su causa es desconocida y la patología consiste en la pérdida o disfunción de las neuronas entéricas de la porción distal del esófago. Se ha sugerido que en algunos casos puede existir una infección viral (Herpes simple tipo 1) que ocasiona una respuesta inmunológica anormal especialmente en sujetos genéticamente predispuestos.
El hallazgo que enfermedades autoinmunes tales como hipotiroidismo, síndrome de Sjögren, diabetes mellitus tipo 1 o uveitis son más frecuentes en pacientes con achalasia que en la población general sugiere que podría existir un componente autoinmune en su origen.
La acalasia se encuadra dentro de una serie de patologías de trastornos motores primarios del esófago. Existen algunas enfermedades que también provocan trastornos de la motilidad del esófago y que pueden provocar síntomas parecidos a la achalasia.
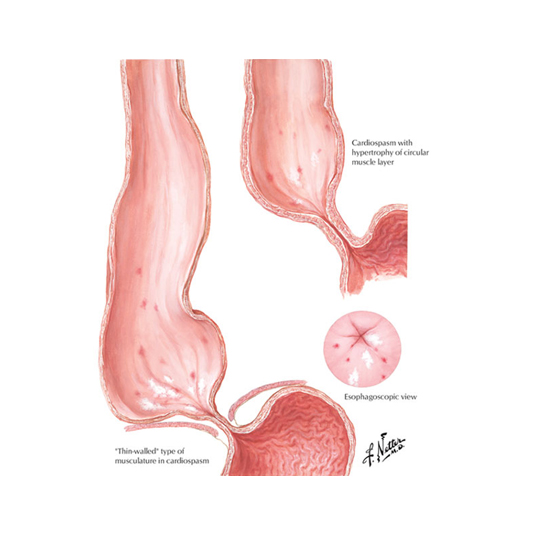
Como consecuencia de la dificultad de paso y de la ausencia de motilidad, el esófago se va dilatando de forma progresiva con un afilamiento en la zona distal.
2.- Epidemiología
la acalasia es una enfermedad rara, que afecta 0·3-1·63 por 100 000 personas/ año en adultos y 0,18 por 100 000 personas/ año en niños menores de 16 años. Ocurre por igual en hombres y mujeres y la incidencia aumenta con la edad siendo la media de edad en la mayoría de los estudios realizados de 50 años.
3.- Tipos de Achalasias
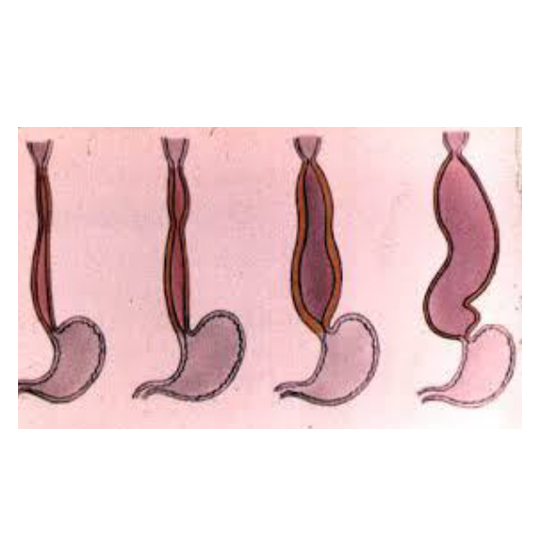
La achalasia clásica se clasifica según su grado de alteración anatómico-radiológica o su grado de severidad en tres tipos:
Tipo 1: Precoz con trastorno motor, sintomático pero sin dilatación esofágica.
Tipo 2: No avanzada, con dilatación < 10 cm (8 cm para algunos autores).
Tipo 3: Avanzada con dilatación > de 10 cm.
La Achalasia Vigorosa o espástica que consiste en una forma intermedia en la que existe un aumento de la peristalsis del esófago pero generalmente desorganizado sin lograr progresión del bolo alimentario y que puede provocar un dolor intenso debido al espasmo esofágico. El Megaesófago sería el grado máximo en el que la dilatación del esófago es extrema perdiendo toda su funcionalidad asemejándose incluso al colon sigmoideo.
4.- Sintomas
4.1. Disfagia esofágica (el alimento, una vez tragado, se "atasca" por el aumento de presión de la parte distal del esófago y el cardias). Suele provocar sensación de nudo retroesternal y dolor al paso de alimentos. Es muy característico de la achalasia que exista más dificultad para tragar líquidos que sólidos. Se presenta hasta en el 90% de los casos.
4.2. En fases avanzadas, se puede dar regurgitación de contenido alimentario no digerido o de mucosidad o saliva que ha quedado retenido en un esófago dilatado. Hasta en un 75 % de casos
4.3. Pérdida de peso hasta en un 60 % de paceintes se produce ante la dificultad que presentan para poder ingerir alimentos.
4.4. Dolor retroesternal, que en fases iniciales es intermitente u ocasional y que se va haciendo progresivamente más intenso y duradero. Lo presentan un 40 % y es un dolor sordo, semejante a un nudo que se localiza detrás del esternón.
4.5. Otros síntomas menos frecuentes son pirosis (ardor), la sensación de molestias y distensión en la boca el estómago, dificultad para eructar, la impresión subjetiva de mal aliento constante o las alteraciones del sueño o tos nocturna.
Los síntomas de alarma que obligan a hacer estudios del esófago son: disfagia persistente y/o progresiva (dificultad para tragar), el vómito persistente, la hemorragia gastrointestinal, la anemia ferropénica y la pérdida de peso no intencionada.
5.- Complicaciones
5.1.- Bronqutis / Neumonia: Si el material regurgitado llega a la vía respiratoria puede ocasionar tos e incluso neumonías u otras complicaciones pulmonares.
5.2.- Pérdida de peso, deshidratación y desnutrición que generalmente se produce en pacientes muy evolucionados y se corresponde a la falta de ingesta continuada provocada por la dificultad para deglutir.
5.3.- La dilatación extrema del esófago o el acúmulo de material puede provocar una perforación del esófago, situación extremadamente grave.
5.4.- Si la enfermedad se trata debidamente el riesgo existente es mínimo.
6.- Diagnóstico
Nunca olvide que la mejor forma de realizar un diagnóstico será siempre una buena historia clínica pormenorizando los detalles que el paciente logra contar en la entrevista clínica y acompañado de una buena y rigurosa exploración del paciente.
Existen múltiples pruebas diagnósticas que los profesionales pueden solicitar para el estudio de la achalasia:
6.1.- Radiología Esofagogastrica (Tránsito EGD):
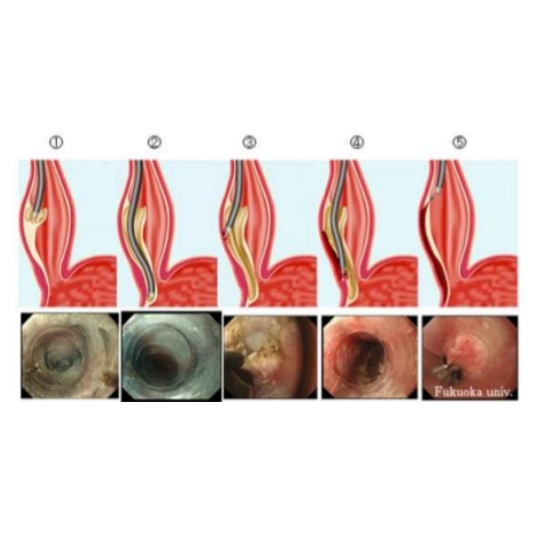
Consiste en la toma de un contraste baritado por vía oral y la realización de múltiples radiografías o bien una secuencia de video mientras que se está tomando. Este estudio nos puede dar una referencia anatómica exacta de la existencia de estenosis distal (imagen en “cola de ratón,” “punta de lapicero” o “pico de ave”) y de la dilatación del esófago, ayudando a valorar la severidad del cuadro. También objetiva el grado de falta de peristaltismo del esófago con falta del vaciamiento hacia el estómago o la retención de restos alimentarios.
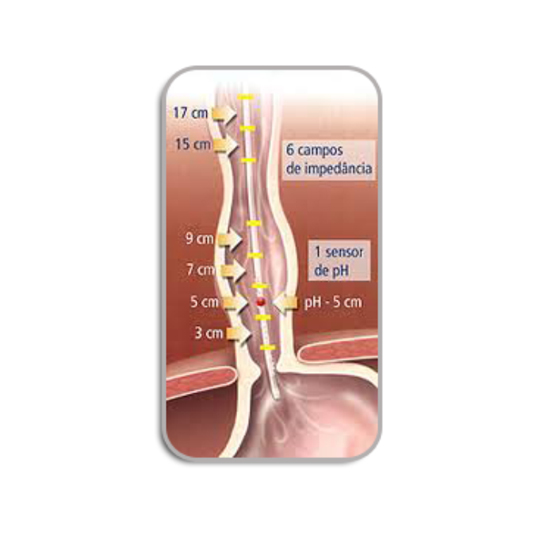
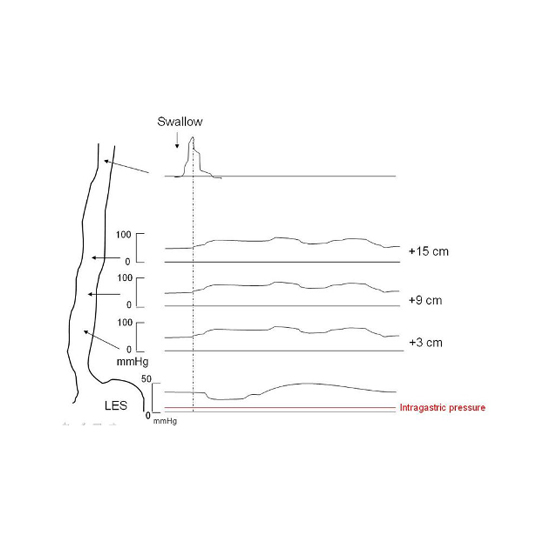
6.2.- Manometría:
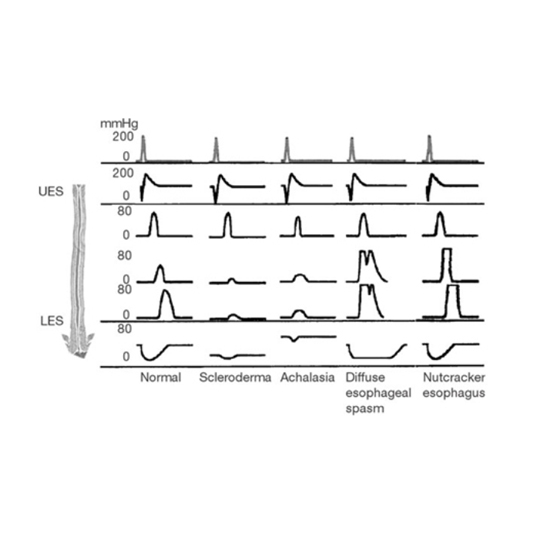
La manometría esofágica es la prueba diagnóstica definitiva para confirmar una achalasia. Consiste en medir y registrar las presiones de contracción y relajación del esófago a distintos niveles por medio de una sondita muy fina que se coloca a través de la nariz. La presión normal en reposo del EEI es entre 10-25 mm de Hg.
Es típico de la achalasia la existencia de una zona de alta presión o hipertonía en el EEI, con falta de relajación con el paso del bolo alimentario y la ausencia de progresión de onda peristáltica a nivel del cuerpo del esófago.
Existen algunas enfermedades que provocan alteraciones en la motilidad del cuerpo esofágico y que pueden remedar una achalasia (achalasia secundaria ) como son la Enfermedad de chagas, la esclerodermia, la pseudoobstrucción intestinal idiopática, el reflujo gastroesofágico o algunos trastornos metabólico o endocrinos siendo la manometría la prueba que mejor ayuda a diferenciarlos.
6.3.- Endoscopia Oral:
Su función principal es comprobar si existe o no esofagitis asociada, permitiendo la toma de biopsias y descartando otras posibles patologías como el cáncer de esófago u otras causas de achalasia secundaria.
La endoscopia puede encontrar cambios inflamatorios o ulceraciones secundarias a la estasis.
Igualmente objetiva el grado de dilatación esofágica o la presencia de signos de isquemia (falta de riego sanguineo) que puede provocar una necrosis y perforación.
El diagnóstico se realiza ante la evidencia de una estenosis a nivel del esófago distal pero que deja pasar el endoscopia con facilidad aunque el EEI abraza con firmeza el endoscopio al pasar a su través.
Es obligatorio realizar una endoscopia ante la sospecha de una estenosis de esófago, un esófago de Barrett y/o un adenocarcinoma de esófago. También se debe realizar una endoscopia ante la presencia de disfagia, vómito persistente, hemorragia gastrointestinal, anemia ferropénica, pérdida de peso no intencionada.
7.- Tratamiento
Al tratarse de una enfermedad crónica sin etiología definida, el tratamiento es paliativo y ha de ser dirigido al alivio de la sintomatología. El objetivo del tratamiento es reducir la presión a nivel músculo del esfínter y permitir que la comida y líquidos pasen hacia el estómago. Las distintas opciones son farmacológico, inyección de toxina botulínica, dilataciones endoscópicas e intervención quirúrgica.
7.1- Tratamiento Farmacológico:
No hay ningún tipo de relajante muscular específico del esófago. Los más efectivos que se han usado han sido los antagonistas del calcio (Nifedipino) y los nitratos. Los nitratos han demostrado una acción más rápida, más marcada pero más corta que los antagonistas del calcio. Los resultados con ambos fármacos son pobres y sólo se contemplan en el tiempo de espera para escoger un tratamiento más definitivo. Ademas pueden tener efectos secundarios como hipotensión, edemas periféricos o cefalea.
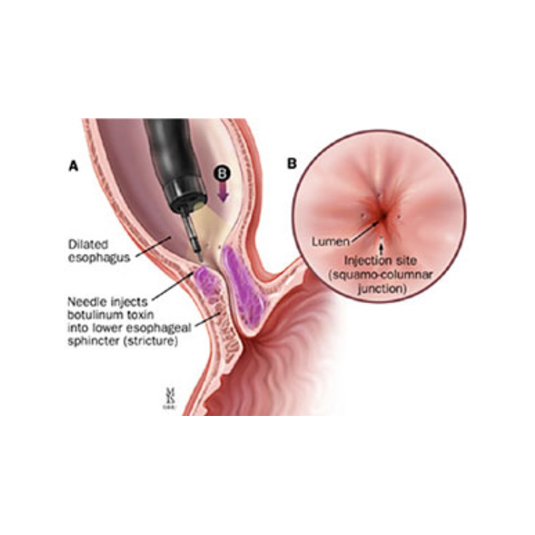
7.2- Toxina Botulínica:
Se trata de una neurotoxina producida por la bacteria Clostridium Botulinum, con una acción farmacológica que consiste en la parálisis muscular.
Se inyecta mediante una endoscopia oral a través de la mucosa del esófago.
Si bien existen estudios que hasta un 93% de pacientes sometidos a este tratamiento han presentado una mejoría en la sintomatología en el primer mes, la eficacia se reduce hasta menos del 50% pasados 6 meses y aún se reduce más con el paso del tiempo. Esto parece ser debido a la formación de anticuerpos contra la Toxina o la regeneración nerviosa de los terminales bloqueados. El inconveniente que presenta este tratamiento es la necesidad de realizar múltiples sesiones.
Por estos motivos, se considera que la administración de Toxina Botulínica en el tratamiento de la achalasia estaría indicada solo en pacientes ancianos o pluripatológicos que son malos candidatos a procedimientos más invasivos o en los que se desestime la cirugía.
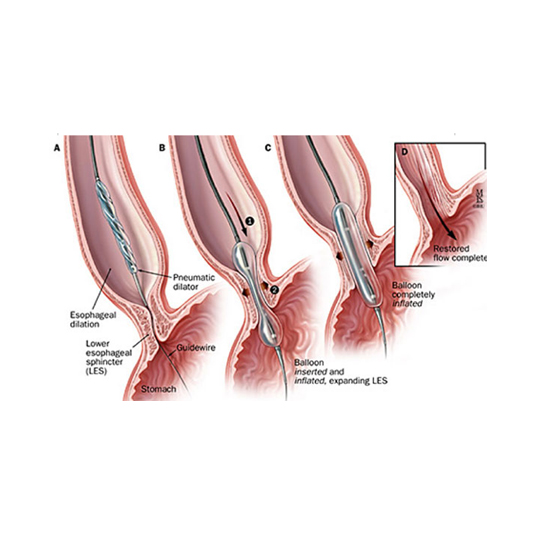
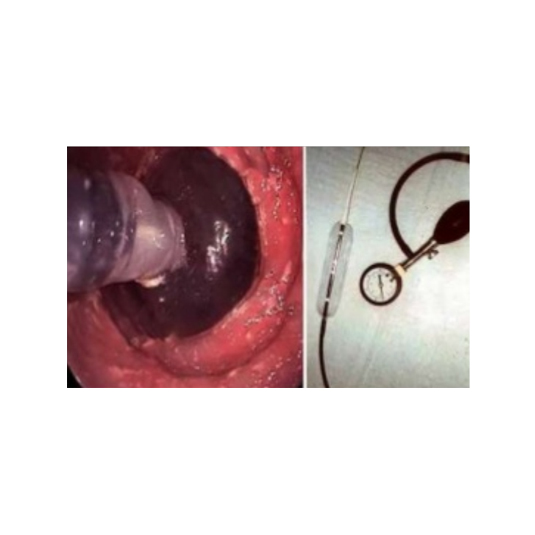
7.3- Dilataciones Neumáticas:
Es el tratamiento no quirúrgico más efectivo para el tratamiento de la achalasia. El objetivo de este tratamiento es la rotura controlada de las fibras de músculo liso del esfínter, que alivia la obstrucción y mejora la sintomatología. Puede realizarse de dos formas mediante control radiológico (Fluoroscopia) o mediante control endoscópico, que es la forma más usada que que permite una visión directa por parte del médico.
La técnica más eficaz y segura consiste en la insuflación de una presión controlada de 300mmHg (10 a 12psi), durante 1 a 3 min, lo que permite reducir la presión basal del EEI a menos de 10mmHg.
En este tratamiento se observa una mejoría del 90% en la sintomatología al primer mes, pero al igual que ocurre con la toxina botulínica, se reduce progresivamente y se observó a largo plazo (>36 meses) sólo el 64% de mejoría. Además, en un alto porcentaje de pacientes se debió dilatar en reiteradas oportunidades.
Se han observado peores resultados en las siguientes situaciones:
a) Edad menor a 37 años.
b) Tono basal del EEI predilatación superior a 30,5mmHg.
c) Tono del EEI después de la primera dilatación superior a 17,5mmHg.
d) Necesidad de más de 2 sesiones.
La dilatación neumática puede conllevar complicaciones siendo la más grave la perforación esofágica que puede ocurrir entre un 1-7 %, sobretodo en la primera sesión de dilatación. Para minimizar el riesgo se recomienda usar balones de pequeño calibre y mediante visión directa endoscópica, si bien esto conlleva aumentar el número de sesiones necesarias para alcanzar una permeabilidad de la luz.
Otras complicaciones son la presencia de reflujo gastroesofágico que al coincidir con una falta de peristaltismo esogágico (que tendería a lavar el contenido refluido) puede provocar un alto grado de esofagitis, faringitis y patología pulmonar.
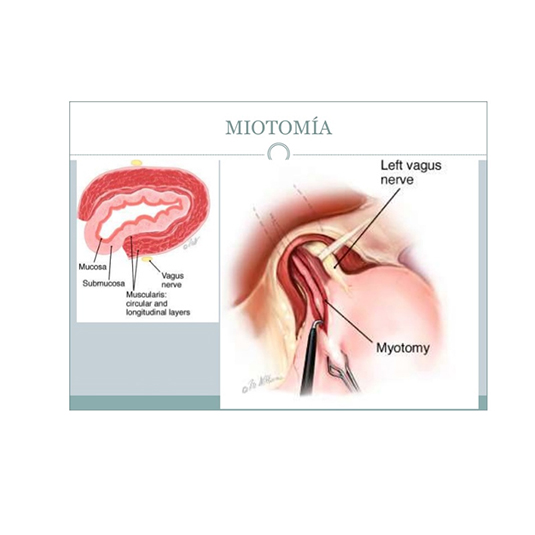
7.4. - Dilataciones Neumáticas: Quirúrgico (Cardiomiotomio de Heller)
Es el tratamiento de elección en la mayoría de los pacientes. Consiste en realizar una rotura de las fibras musculares del esófago en una longitud entre 5 y 10 cm extendiendo la incisión hasta las primeras fibras del estómago hasta 1-3 cm. Esta técnica debe asociar una funduplicatura para minimizar el riesgo de reflujo.
La técnica quirúrgica estándar es:
a) Disección de la unión gastroesofágica, seccionando los primeros 3 ó 4 vasos cortos a nivel del fondo gástrico para obtener una técnica sin tensión.
b) Esofagomiotomía de 6 a 7 cm de largo a nivel esofágico y 15 a 20 mm a nivel gástrico. Esto consiste en seccionar las fibras musculares más externas del esófago sin lesionar la capa más profunda correspondiente a la mucosa. La extensión en el esófago debe ser de mayor longitud en aquellos pacientes cuyo síntoma principal es el dolor torácico mientras que en los que predomina la disfagia es bastante con unos 5 cm.
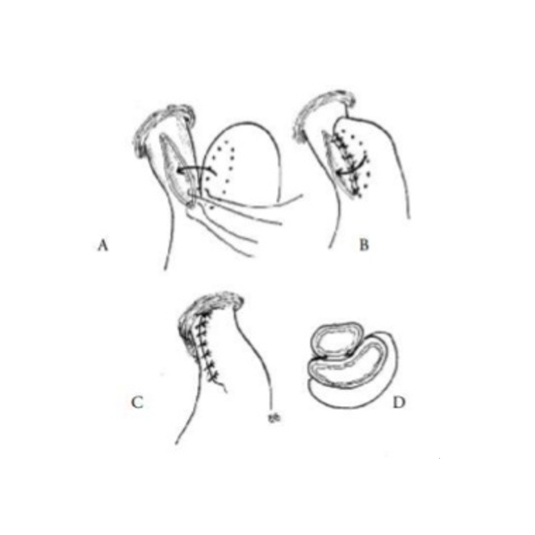
c) Realización de una funduplicatura parcial anterior de 180° o parche de Dor con sutura absorbible, ya sea a puntos continuos o separados. Esta técnica se utiliza para:
Contener el reflujo gastroesofágico que los pacientes presentan al romper las fibras musculares oblicuas del esfínter esofágico.
Igualmente evita la aparición de divertículos de la mucosa al desaparecer la contención de la capa muscular.
En caso de perforación ayuda a que la sutura realizada sea más eficaz.
Ayuda a mantener los bordes de la capa muscular separados favoreciendo la eficacia de la técnica a largo plazo.
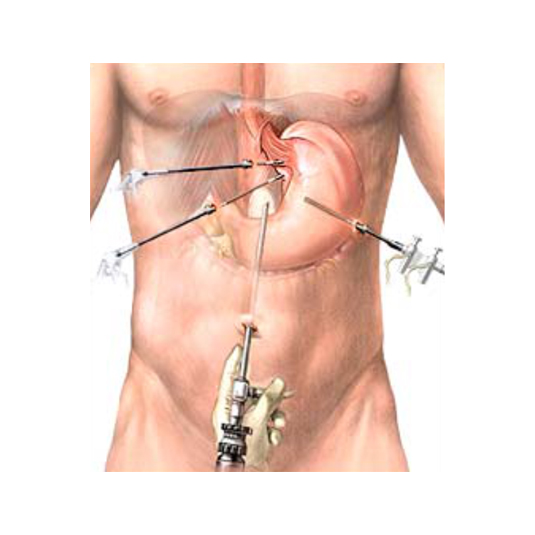
Si bien durante muchos años la cirugía abierta ha sido la técnica habitual hoy en día la técnica estandar de elección es la cirugía laparoscópica. Este abordaje ha demostrado poseer la misma tasa de efectividad obteniendo las ventajas de la cirugía mínimamente invasiva (menor dolor, menos íleo y recuperación más rápida, menor estancia hospitalaria….). En el 95-98% de los casos la intervención puede completarse con éxito por laparoscopia, usando 5 pequeñas incisiones (una de 10 mm y cuatro de 5 mm).
En los últimos años se han desarrollado técnicas quirúirgicas a través de orificios naturales. En la achalasia se han realizado miotomías por via endoscópica atravesando la mucosa si bien es una técnica poco desarrollada, poco reproducible y en la actualidad limitada a ensayos clínicos específicos.
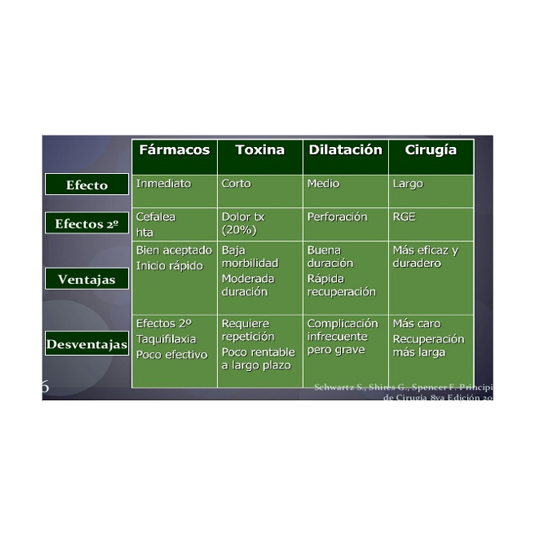
Resumen de las ventajas e inconvenientes de las distintas opciones terapéuticas para la achalasia.
8. - Postoperatorio
Habitualmente (si no ha existido ningún tipo de complicación) tras la intervención tendrá una corta estancia y el postoperatorio suele ser muy confortable con buen control del dolor (cirugía poco dolorosa) y restablecimiento de la ingesta a las pocas horas. Pueden ser dados de alta a las 48 ó 72 horas.
Generalmente el paciente (sobretodo aquellos cuyo síntoma principal es la disfagia) notará un alivio inmediato de su sintomatiología permitiendo la ingesta de forma precoz. Sobretodo en casos de dilatación esofágica importante puede seguiir existiendo cierto grado de dificultad para la deglución o persistir síntomas como la regurgitación. En algunos casos aparecerá síntomas de reflujo (pirosis) que el paciente no manifestara con anterioridad. Pueden aparecer sensación de nudos con la comida que generalmente son puntuales y desaparecen a las pocas semanas.
También es muy frecuente una sensación de saciedad precoz que obliga a poder ingerir poca cantidad de comida en cada toma.